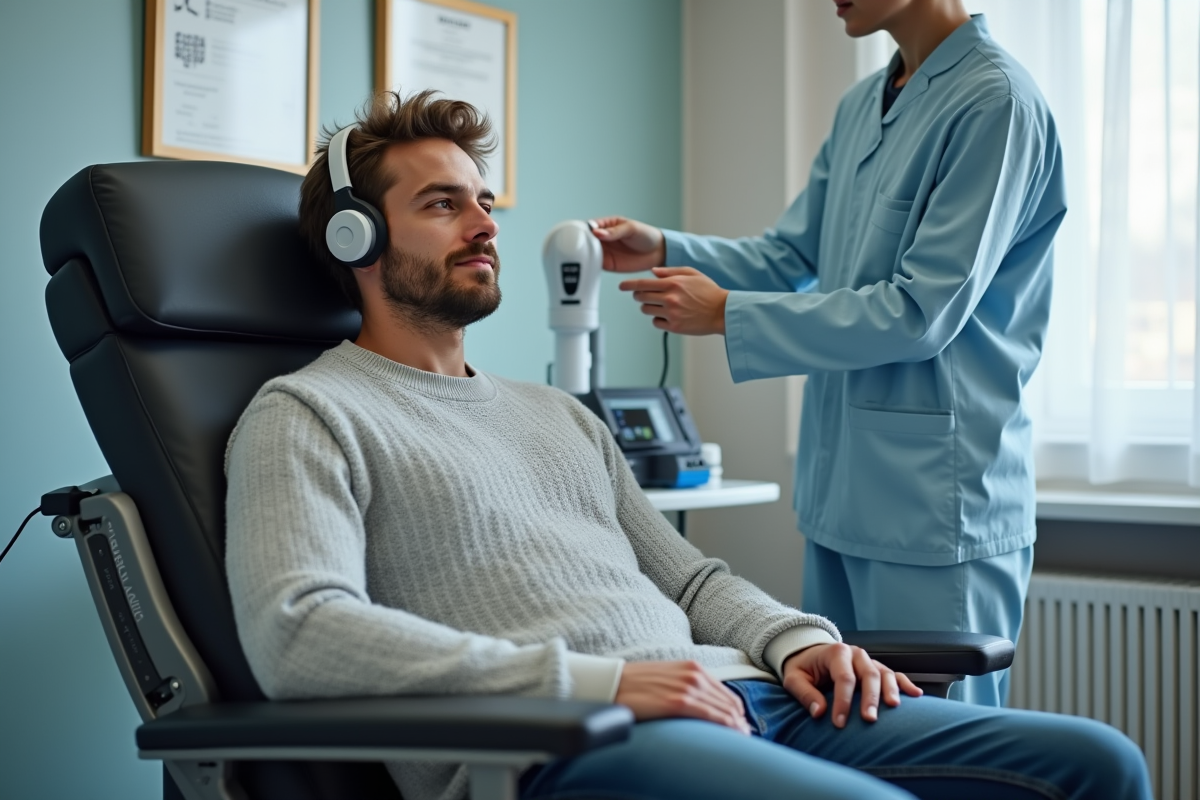
La rTMS n’a pas attendu l’unanimité des sociétés savantes pour bouleverser le quotidien de certains patients. Des personnes souffrant de douleurs chroniques témoignent d’une amélioration qui défie le temps, après avoir suivi un protocole de stimulation magnétique transcrânienne répétitive. Pourtant, dans de nombreux centres médicaux, la prudence reste de mise : la question des effets à long terme continue d’alimenter les débats. Les perspectives sont prometteuses, la réserve demeure.
Les résultats diffèrent d’un patient à l’autre, mais un point fait consensus : la rTMS ne se contente pas d’un simple effet placebo. Plusieurs publications révèlent une diminution tangible des symptômes, parfois persistante. Les équipes de recherche multiplient les protocoles, ajustent les paramètres, explorent les mécanismes d’action pour offrir des pistes de soin sur mesure. L’objectif : mieux cibler la stimulation et affiner les recommandations pour chaque profil de patient.
La fibromyalgie : décryptage d’une maladie qui bouleverse le quotidien
La fibromyalgie ne se laisse pas apprivoiser facilement. Les douleurs s’infiltrent partout, les symptômes se multiplient et persistent. Cette affection chronique touche surtout les femmes, imposant une fatigue permanente, des nuits morcelées, des troubles de la mémoire et de la concentration qui s’invitent sans prévenir. Dès le matin, la douleur s’installe. Elle change de place, s’accentue à la moindre contrariété ou à l’effort, jusqu’à rendre les journées imprévisibles.
Les médecins parlent d’hypersensibilité centrale : le cerveau réagit de façon intense à des signaux que d’autres toléreraient sans peine. Ce dérèglement explique la souffrance, mais aussi l’errance diagnostique de nombreux patients. Les examens restent muets, l’entourage doute parfois, et la solitude s’installe.
Pour mieux cerner les conséquences de la maladie, voici les principaux domaines de la vie touchés :
- Impact professionnel : arrêts de travail à répétition, réorientations subies, difficultés à garder son poste.
- Vie sociale et familiale : éloignement, sentiment d’être incompris, tension dans les relations.
- Qualité de vie : autonomie réduite, perte d’énergie, activités limitées, surtout dans les formes sévères.
Face à cette réalité, la prise en charge s’organise autour de plusieurs spécialistes : rhumatologues, neurologues, médecins de la douleur. Les traitements ne promettent pas la disparition totale des symptômes, mais cherchent à soulager et à restaurer un peu de confort. Les associations de patients jouent un rôle clé : elles informent, soutiennent et rompent l’isolement, dans cette maladie qui reste souvent mal comprise.
rTMS : une piste thérapeutique qui gagne du terrain dans la fibromyalgie
La stimulation magnétique transcrânienne répétitive (rTMS) s’est invitée ces dernières années dans les stratégies de prise en charge de la fibromyalgie. Cette méthode de neuromodulation non invasive utilise de courts impulsions magnétiques générées par une bobine posée sur le cuir chevelu. Pas de douleur : le champ magnétique traverse le crâne et cible certaines zones du cerveau,le cortex préfrontal dorsolatéral, le cortex moteur primaire, ou encore la région temporo-pariétale,pour modifier le fonctionnement neuronal.
L’idée ? Favoriser une plasticité cérébrale qui pourrait atténuer la douleur chronique et restaurer certaines fonctions, en particulier chez les personnes atteintes de fibromyalgie. Les séances se déroulent en ambulatoire, notamment à l’Institut du Cerveau ou dans d’autres centres spécialisés. Elles se distinguent par leur simplicité : pas d’anesthésie, pas d’hospitalisation, et un retour rapide à la vie courante.
Les équipes du Dr Thierry Brenot, de Manon Boyer, Séverine Mahon et Dr Antoni Valero-Cabré à l’Institut du Cerveau s’intéressent de près à l’effet de la rTMS : diminution de l’intensité des douleurs, amélioration de la qualité de vie, réorganisation des réseaux neuronaux responsables de la perception de la douleur. La méthode, encore en phase d’évaluation clinique, intrigue par sa capacité à modifier durablement certains circuits du cerveau.
Pour mieux saisir ce que propose la rTMS, voici les points-clés de cette technique :
- Procédure non invasive, réalisée sans anesthésie
- Stimulation précise de régions cérébrales impliquées dans la douleur
- Action possible sur la plasticité cérébrale et la persistance des symptômes
Quels bénéfices espérer, et la question de la guérison définitive
La stimulation magnétique transcrânienne (TMS) s’est imposée dans le traitement de la dépression résistante : selon les études, 50 à 75 % des patients répondent favorablement, et la rémission concerne 25 à 60 % des cas. Pour le trouble obsessionnel-compulsif (TOC), les taux de réponse initiale dépassent 70 %, mais moins de 55 % maintiennent cet effet à long terme. Du côté du trouble de stress post-traumatique (TSPT), certains travaux avancent jusqu’à 90 % de rémissions, des chiffres à nuancer selon les protocoles et les profils de patients.
La TMS s’étend aussi à d’autres indications : douleurs neuropathiques, migraines chroniques, schizophrénie (notamment pour les hallucinations auditives), maladie de Parkinson, épilepsie, syndrome de Gilles de la Tourette. Certains patients racontent un soulagement net, parfois spectaculaire, mais la notion de guérison définitive doit être abordée avec prudence.
La plupart des protocoles proposent 20 à 30 séances, réparties sur plusieurs semaines. Les effets bénéfiques durent parfois plusieurs mois, mais des rechutes surviennent et des séances de rappel sont souvent prévues pour maintenir l’amélioration. Pour l’instant, aucun protocole standard ne permet d’assurer une guérison durable dans toutes les indications. Les résultats dépendent de la maladie traitée, de la sévérité des troubles et de la réponse individuelle à la neuromodulation.
Comment bénéficier d’un accompagnement sûr et adapté
S’engager dans la stimulation magnétique transcrânienne (TMS) suppose un accompagnement spécialisé. Reconnue pour la dépression résistante par la Haute Autorité de Santé (HAS) et la FDA, la méthode nécessite l’intervention d’une équipe formée et expérimentée en neuromodulation. L’idéal : s’orienter vers un centre hospitalier universitaire, un hôpital psychiatrique, ou un établissement spécialisé tel que l’Institut du Cerveau à Paris, où neurologues et psychiatres assurent un suivi rigoureux.
Avant de démarrer, une consultation médicale permet de vérifier les indications, d’identifier d’éventuelles contre-indications (comme la présence d’implants métalliques, l’existence d’une épilepsie mal contrôlée, ou une grossesse) et de définir un protocole personnalisé. Le schéma classique prévoit 20 à 30 séances, de 20 à 40 minutes chacune, cinq fois par semaine. La TMS se pratique en ambulatoire, sans anesthésie, ce qui facilite la reprise rapide de la vie quotidienne.
Les effets secondaires restent généralement modérés : maux de tête, picotements sur le cuir chevelu, somnolence transitoire. Plus rarement, vertiges, nausées ou crises d’épilepsie peuvent survenir, d’où la nécessité d’un encadrement médical attentif. Les échanges réguliers avec le médecin référent garantissent un ajustement du traitement et une surveillance constante des éventuelles réactions.
Un accompagnement global fait toute la différence : associer la TMS à un suivi psychothérapeutique, à une prise en charge médicamenteuse, ou à des ateliers de rééducation cognitive permet d’optimiser les bénéfices sur le long terme. Miser sur une équipe pluridisciplinaire, c’est s’assurer d’un parcours personnalisé et sécurisé.
La TMS trace sa route, entre promesses et prudence. Reste à savoir jusqu’où elle ouvrira de nouveaux horizons thérapeutiques pour ceux que la douleur chronique refuse de lâcher.